Drainage Lymphatique Bascharage
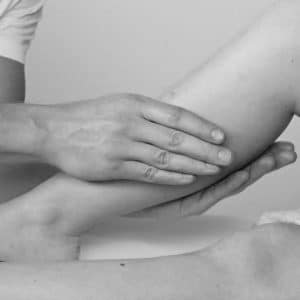
Les techniques kinésithérapiques utilisées dans le traitement des lymphœdèmes des membres évoluent. Il est possible désormais, en se basant sur les faits, de recommander une approche utilisant des techniques reconnues : le drainage manuel, les bandages de décongestion et la pressothérapie pneumatique.
L’observation de résultats variés a permis de reconsidérer l’application de certaines techniques et d’en améliorer la mise en œuvre. Celle-ci est toujours strictement personnalisée en fonction de l’aspect clinique du patient.
Le bon résultat du traitement est lié à l’association conjointe de ces techniques. Le lymphœdème étant une maladie chronique, et une fois traité, il nécessite le port de bas de contention, d’une kinésithérapie d’entretien, et une éducation thérapeutique, sous peine de perdre le bénéfice de la décongestion.
Le Lymphoedeme
Le lymphœdème est un excédent de liquide interstitiel dont l’origine est la déficience du système lymphatique. Classiquement, la distinction peut être faite entre les lymphœdèmes primaires et secondaires.
- Les premiers affectent des patients chez lesquels le développement du système lymphatique ne permet pas de résorber et transporter jusqu’au réseau veineux la lymphe, alors que les conditions d’échanges microcirculatoires sont normales. Il existe un décalage entre la charge lymphatique théorique et la capacité de transport. Le système s’est insuffisamment développé en quantité et/ou qualité de fonction.
- Dans le deuxième cas, le système lymphatique joue parfaitement son rôle de drainage, mais un incident identifié diminue ses capacités de transport préalablement normales (curage lymphatique, oblitération des voies, brûlure, choc violent).
Dans les deux cas, l’infiltration du tissu se réalise par exagération de la concentration de substances de haut poids moléculaires (SHPM) que le système lymphatique est le seul à résorber pour en permettre le retour dans la circulation sanguine. Leur pouvoir hydrophile capte de très nombreuses molécules d’eau qui sont à l’origine du gonflement du membre.
Par la suite, avec la chronicité, l’œdème initialement liquidien voit sa structure s’épaissir avec l’apparition de deux phases : l’une fibreuse et l’autre graisseuse. Les lymphœdèmes sont des affections chroniques définitives à tendance évolutive.
La décongestion d’un lymphœdème ne se limite pas à la seule déshydratation du secteur lymphœdémateux mais surtout au drainage des SHPM. Parallèlement aux modifications du tissu, le système lymphatique possède de très nombreuses modifications anatomiques et fonctionnelles qui doivent absolument être prises en considération pour actualiser sa prise en charge.
Traitement du Lymphoedeme
La diminution, initialement très rapide, se stabilise à un niveau minimal. Ce niveau minimal ne correspond que de façon très exceptionnelle au volume de membre controlatéral supposé normal. De cette observation, il découle trois recommandations :
- Le traitement débute par un traitement intensif qui vise à réduire le volume. Il s’agit du traitement d’attaque ;
- Le traitement d’attaque est relayé par un traitement d’entretien qui consiste à maintenir le gain obtenu. Il est réalisé par des séances de kinésithérapie et une autoprise en charge obtenue grâce à l’éducation thérapeutique du patient ;
- Un autotraitement permet de sevrer le patient de la dépendance aux soignants. Lorsque le patient a acquis les compétences nécessaires aux autosoins il gère lui-même sa contention et s’administre un autodrainage manuel. Il doit pouvoir prendre contact avec un soignant s’il le désire soit pour une aide à distance si le problème est mineur, soit pour une consultation rapide si l’évolution clinique n’est pas conforme à ce qui est attendu.
Ce cycle en trois étapes peut être reproduit régulièrement pour les lymphœdèmes qui ne sont pas stabilisés. La troisième phase semble être déterminante pour le maintien des résultats.
L’observation des diminutions périmétriques, rapides dans le traitement d’attaque, conduit à réajuster les bandages après chaque séance. Pour éviter cette contrainte, il a été proposé l’application d’orthèses de tailles successivement plus petites. Dans le cadre des lymphœdèmes secondaires du membre supérieur, l’évaluation de cette approche a été évaluée. Elle permet effectivement une décongestion du membre mais elle est moindre que celle obtenue par l’utilisation des bandages. En conséquence, l’approche avec bandages est recommandée.
La durée du traitement d’attaque est bien évaluée. Elle doit s’effectuer de façon intensive, en soins mono, voire biquotidiens, 5 jours sur 7. C’est dans la première semaine que la majorité de la décongestion est déjà obtenue. Le plus souvent, la durée de cette cure n’est pas à poursuivre au-delà de 2 semaines. Cette approche le plus souvent ambulatoire peut faire l’objet d’une prise en charge hospitalière sous certaines conditions.
« Le drainage manuel est un massage original qui utilise des manœuvres réalisant sur la peau un déroulement appuyé de la main ou des deux mains, d’un ou de plusieurs doigts, d’une simple pulpe. Leur caractère commun est de réaliser un mouvement dit en tampon buvard, c’est-à-dire un déroulement effectué sans glissement qui est répété plusieurs fois sur place. Ces manœuvres sont caractérisées par un contact qui débute en amont de l’œdème et se déroule vers l’aval, sens de la circulation de retour du sujet. Ces manœuvres sont réalisées avec un étirement de la peau et une pression spécifique. Elles permettent par augmentation de la pression tissulaire d’augmenter la résorption veino-lymphatique et l’évacuation du liquide capté. Elles permettent aussi de déplacer l’œdème dans le secteur interstitiel. Le choix pertinent du sens du déroulement des manœuvres a tout son intérêt, pouvant faire passer l’œdème d’un territoire en insuffisance circulatoire à un autre sain. ».
Le drainage manuel est une technique de massage circulatoire qui vise à reproduire les deux étapes de la fonction lymphatique : la résorption et l’évacuation du liquide du lymphœdème. Cette technique peut également dans certaines conditions permettre son déplacement de milieu interstitiel.
Si le drainage manuel est recommandé, encore faut-il préciser sous quelle forme il doit être pratiqué. Les applications de cette technique recouvrent de très différentes formes qui vont de la reproduction identique stéréotypée proche du dogme du formateur, jusqu’aux adaptations les plus farfelues. Comment s’y retrouver ?
Le drainage manuel dans les lymphœdèmes
La réalisation du DM sur un lymphœdème diffère considérablement de celle réalisée sur le sujet sain. Qu’il s’agisse d’une forme primaire ou secondaire, le lymphœdème est une pathologie qui entraîne des modifications anatomique et physiologique du système lymphatique. Les voies lymphatiques subissent, très tôt, de très nombreux remaniements de leur trajet. L’anatomie des voies lymphatiques est parfois métamorphosée.
L’enregistrement des pressions endo-lymphatiques et tissulaires met en évidence des augmentations sensibles et parfois très importantes comparées au sujet sain. Les lymphatiques initiaux sont saturés et la résorption spontanée déficiente. Dilatation des vaisseaux et incompétences valvulaires apparaissent.
La capacité de vidange des lymphangions est altérée et leurs propriétés contractiles ont par- fois totalement disparu. Avec l’aggravation de la pathologie, le débit lymphatique spontané diminue, voire s’annule. Un réamorçage peut être obtenu par simple massage . Mais cette réponse positive au massage ne peut pas être généralisée.
Recommandations d’application du drainage manuel
Sur base des connaissances actuelles, il peut être proposé les adaptations suivantes :
- L’utilisation des manœuvres abdominales censées augmenter l’aspiration de la lymphe se vidangeant dans le conduit thoracique peuvent être abandonnées, car inutiles ;
- L’utilisation de manœuvres réalisées à distance de la zone du lymphœdème, en préalable au drainage de la zone lymphœdémateuse, ne sont pas utiles. Leur inefficacité, après avoir été suspectée, a été démontrée. Elles ne modifient pas le volume de l’œdème ;
- Seule l’application des manœuvres directement centrées sur la zone de l’œdème réduit réellement le degré d’infiltration du lymphœdème ;
- Les manœuvres suivent parfois la direction anatomique (voies natives), mais parfois une toute autre orientation (voies de substitution). Elles permettent au thérapeute de diriger la lymphe vers la voie d’évacuation ;
- L’application d’une traction ou coulissage de la peau est utile, sans qu’un sens spécifique de cette traction soit prédéterminé ;
- La pression à appliquer à une intensité proportionnelle à la consistance de l’œdème. Ainsi, le drainage lymphatique manuel du lymphœdème doit, rapidement, se traduire par une diminution de sa fermeté. Lorsque des manœuvres à pression douce ne se traduisent pas par ce ramollissement, il faut utiliser une pression supérieure ;
- Sur les zones fibrosées, le drainage lymphatique manuel cède le pas aux manœuvres dites tissulaires. Il s’agit de manœuvres qui mobilisent le tissu aux quatre points cardinaux par rapport au plan sous-jacent.
Très modulable par des mains professionnelles, le drainage lymphatique manuel peut s’adapter à la physiopathologie de tout stade ou toute évolution de tout lymphœdème. Et s’il ne permet pas une diminution volumique très importante, il est toutefois crédité d’un potentiel de résorption des protéines. Réalisé par-dessus un bandage ou précédant sa pose, il optimise la diminution de volume du lymphœdème. Associé aux bandages, le DM augmente la décongestion.
La langue française distingue deux mots différents : « Compression » et « Contention ». Ces deux mots ne sont nullement synonymes. Il s’agit de deux principes physiques initialement opposés. Leurs effets physiologiques diffèrent considérablement selon que le membre est au repos ou qu’il existe une contraction musculaire. La langue anglaise qui est la base des articles scientifiques ne fait pas cette distinction lorsqu’elle décrit les différents dispositifs de décongestion. Seul le mot « compression » est traduisible (Dictionnaire Harrap’s). L’utilisation de l’un pour l’autre amène parfois à de gros contresens.
La contention-compression (CC) est indispensable pour traiter un lymphœdème en réduire le volume et maintenir sa réduction. Elle fait l’objet d’un large consensus professionnel, mais les différentes modalités et adaptations conditionnent le bénéfice de ce traitement.
Cependant, la distinction scolaire entre des bandes à allongement court (dites « non élastiques ») et élastiques est parfois théorique. Les bandes à allongement très court sont souvent positionnées sur une sous-couche de mousse ou de coton qu’elles compriment, réalisant ainsi au repos une compression inattendue. À l’inverse, l’utilisation de bandes élastiques peu étirées, mais en superposition réalise un effet de contention.
Le seul port d’un manchon ou d’un bas ne saurait être la réponse univoque à l’ensemble des indications. L’expérience des kinésithérapeutes qui en sont les prescripteurs et les applicateurs, doit permettre le choix, la personnalisation et l’adaptation régulière de la CC, pour en optimiser l’efficacité.
Les techniques de bandages réducteurs
Il en existe plusieurs modalités évoluant en fonction des auteurs et de l’aspect clinique. Elles respectent toujours les mêmes principes : elles superposent des bandes à allongement très court qui donnent la rigidité du bandage et des bandes élastiques à allongement plus ou moins long qui assurent une compression.
Cette association de la rigidité et de l’élasticité représente l’originalité et la condition d’efficacité de cette technique. Pour la décongestion d’un lymphœdème, la rigidité prime sur l’élasticité. Un bandage uniquement élastique n’est pas toujours suffisant pour réduire au mieux le lymphœdème.
La bande non élastique exerce une faible pression de repos. Lors de l’activité, son caractère inextensible entraîne la compression de l’œdème entre le muscle qui se contracte et l’aponévrose externe qu’est la bande. La pression est alors très forte pour diminuer dès que le muscle se relâche. C’est l’alternance de ces pressions qui représente la composante réductrice de l’œdème.
Le port de ce bandage ne se conçoit qu’associé à une activité physique. Celle-ci peut être plus ou moins intense sans risque d’aggravation du lymphœdème.
La bande élastique assure une pression de repos qui dépend du degré d’allongement. Au niveau macroscopique, cette compression agit surtout sur les veines dont le calibre est réduit. La vitesse d’écoulement du sang est accélérée et la pression diminue à l’intérieur du vaisseau.
Au niveau microcirculatoire, cette pression améliore la résorption capillaro-veinulaire et limite la filtration. Certaines bandes élastiques ont la propriété d’être élastiques dans les deux sens et de s’adapter au mieux à la forme du membre à comprimer.
Grâce au rajoût de mousse ou coton, les contraintes exercées par les bandages sont réparties harmonieusement en cherchant à « remplir les creux et réduire les bosses » au niveau d’un segment de membre. Il est utile de chercher à se rapprocher d’une forme cylindrique ou tronconique. Ce sont des actions quotidiennes, revues et réadaptées à chaque modification et réduction de l’œdème traité. En fonction de l’importance de l’œdème et de sa consistance, deux ou plusieurs bandes peuvent être nécessaires et superposées.
Le choix d’un type de bandage pour un patient n’est pas forcément définitif et n’est pas unique.
Quand utiliser les bandages ?
Les bandages sont utilisés pendant le traitement d’attaque pour diminuer la phase liquidienne ou lors du traitement d’entretien pour en diminuer une augmentation ponctuelle.
Lors du traitement d’attaque, ils sont replacés à chaque séance et sont en permanence adaptés au volume du membre, ils sont conservés 24 h/24. Le réglage de la compression doit être bien dosé pour qu’elle soit supportée la nuit.
Modalités
Il existe une gradation dans la complexité des bandages. Le choix de la CC sera le plus simple possible au départ, quitte à se complexifier si les résultats espérés sur le volume de l’œdème ne sont pas obtenus.
La modalité la plus simple, utilisée en première intention, consiste à enrouler une bande en coton du distal vers le proximal. Au moins deux superpositions assurent la rigidité suffisante. Sur les zones plus dures de l’œdème, les superpositions peuvent être augmentées.
Les modalités d’application de ces bandes sont régies par l’aspect clinique du lymphœdème. Ces bandes non élastiques n’exerçant qu’une faible pression, le nombre de superpositions n’entraîne pas d’effet garrot même si le nombre de couches est supérieur en proximal.
Sur cette bande en coton est appliquée une bande biélastique.
Un gradient de pression disto-proximal est respecté grâce à la différence de rayon de courbure qui augmente de la distalité à la proximalité. Le nombre de couches est de 3 ou 4 ou plus selon la résistance de la bande à l’étirement et la consistance du lymphœdème.
Ce type de bandage d’utilisation simple donne de bons résultats cliniques.
Surveillance et précautions
Un lymphœdème traité par bandages personnalisés demande un contrôle au début de sa mise en place sous peine d’engendrer des effets indésirables ou inattendus. Compression ou rigidité excessive sont à contrôler. L’état cutané ou les troubles de la sensibilité sont à prendre en considération et démontrent qu’aucune technique monotype peut être appliquée.
Le port d’un bandage ne doit pas entraîner de douleur. Il peut générer une légère gêne fonctionnelle liée à l’accumulation des épaisseurs de bande. La tolérance cutanée est surveillée. Pour exemple, on observera la première commissure de la main, l’insertion du jambier antérieur et les reliefs osseux.
Les plexopathies ou le diabète ne contre-indiquent pas les bandages, mais nécessitent là encore une adaptation au cas par cas. En revanche, il existe une contre-indication absolue aux compressions du membre inférieur en cas d’artériopathie sévère (index de pression systolique < 0,6).
L’utilisation de la pressothérapie pneumatique a fait en France l’objet de controverses multiples. Cependant son indication est bien présente dans le document de l’ISL. Si, outre atlantique, elle est recommandée dans le traitement d’entretien, son utilisation dans le traitement d’attaque est quotidienne en Europe dans de très nombreuses unités de traitement des lymphœdèmes. Pour en préciser les indications dans les lymphœdèmes, il faut préalablement préciser son mode d’action et en tirer les modalités d’utilisations.
La pressothérapie peut cibler trois secteurs différents : la veine, le lymphatique, et le milieu interstitiel.
- Sur la veine, la mise en pression du membre du distal vers le proximal permet une évacuation du sang de l’arbre veineux.
- Sur le lymphatique, son action adaptée permet un avancement de la lymphe présente dans le collecteur. Cet effet d’amélioration de l’évacuation lymphatique a été suggéré par des travaux sur pièces anatomiques, puis par lymphoscintigraphie sur des patients porteurs de lymphœdèmes. Son effet sur la résorption protéique, évaluée par lymphoscintigaphie est apprécié différemment selon les protocoles des études.
- Sur le milieu interstitiel, son action permet un déplacement du liquide dans les espaces de glissement, permettant de faire réaliser la résorption dans un territoire différent du lymphœdème.
Tous ces effets dépendent de certains facteurs tels que la zone d’application de la pressothérapie, sa durée d’utilisation et l’importance de la pression choisie.
Grâce à ses effets, la pressothérapie se situe au cœur du traitement d’un lymphœdème, surtout irréversible. Elle est simple d’emploi. Cela en fait un outil appréciable d’autant plus qu’il peut être laissé en place tout le temps nécessaire. Toutefois, les appareils utilisés doivent être à visée thérapeutique avec notamment une superposition des alvéoles, une adaptibilité de programmation et un réglage de la pression pouvant dépasser 30-40 mm Hg.
Zone d’application
Un principe essentiel résume le choix du programme optimal de pressothérapie : l’action est à centrer sur le site du lymphœdème. Aucune nécessité d’agir en-dessous. Aucune action au-dessus ; sauf pour éloigner le lymphœdème de la zone de blocage. À noter que cet éloignement se fait, le plus souvent, non pas par pressothérapie mais par un drainage lymphatique manuel concomitant localisé sur la zone limitrophe de la portion supérieure du lymphœdème et un peu au-delà (± 20 cm).
Afin d’opérer le choix le plus rationnel, il suffit ensuite de se baser sur la réversibilité spontanée du lymphœdème. S’il s’efface complètement par le simple décubitus nocturne, on peut partir de la périphérie (abord antérograde) pour progresser jusqu’à la racine du membre si le lymphœdème s’y étend ou dépasser sa localisation proximale d’une chambre pneumatique.
S’il ne s’efface plus ou incomplètement, il convient d’utiliser un abord rétrograde de type drainage lymphatique manuel. Ceci, du moins, durant les premières séances. En effet, en raison de la rapide réduction volumique, toute compression suspendue peut ensuite produire un reflux dermique d’une portion plus ou moins importante de lymphœdème. Un abord antérograde suivra au cours des séances suivantes.
Pression à utiliser
À l’heure où l’on prête encore des pouvoirs abusifs aux pressions légères, l’erreur est de considérer que seules ces pressions légères sont à appliquer dans toutes les formes de lymphœdème.
Toute limitation à 30 mm Hg est indéfendable aujourd’hui. Cette restriction appartient au passé. Le traitement de tout lymphœdème consiste en l’application d’une pression adaptée. Ici encore, l’action peut s’ordonner selon la réversibilité du lymphœdème. Tant qu’il s’efface par le décubitus, 30 mm Hg suffisent.
Une compression plus forte est réservée aux seuls lymphœdèmes irréversibles spontanément. Elle est alors modulée selon sa consistance.
Une exception : tout cas présentant une douleur et/ou une plaie active (ouverte, en voie de cica- trisation, zone à risque de par l’ischémie critique associée). Dans ces cas, la pression ne dépasse pas 30 mm Hg ; l’abord est rétrograde et débute à une chambre au-dessus.
Temps d’application par segment comprimé
Un autre principe directeur : plus le lymphœdème est « consistant », plus la vague de pression est lente. Toutefois, plus la force nécessaire pour le mobiliser est importante, et plus il faut réduire la surface de compression. Aussi, le manchon ou la botte doit être réalisé en de multiples compartiments qui permettent de nombreuses possibilités d’individualisation du programme. L’appareil de pressothérapie Eure duc TP07-i utilisé au cabinet Pôle Equilibre & Santé de Bascharage est un appareil médical de toute dernière génération et comporte 7 chambre individuelles superposées.
Enfin, en ce qui concerne les chambres abdominales, elles ne peuvent pas être utilisées dans la mesure où elles y réaliseraient un obstacle au drainage bien plus qu’un « appel ».
De plus, si les valvules – veineuses et/ou lymphatiques – sont incontinentes, elles produiraient un reflux sanguin et/ou lymphatique, reflux qui peut également s’étendre au compartiment interstitiel (reflux dermique).
Ordre d’utilisation de la pressothérapie dans une séance de décongestion
La pressothérapie peut être utilisée avant, durant ou après un drainage lymphatique manuel. Son utilisation préalable au drainage lymphatique manuel est indiquée pour un lymphœdème très « consistant » : la pressothérapie prépare ce que le drainage lymphatique manuel peaufine. Dans le même sens, le drainage lymphatique manuel peut aussi être réalisé après la dépose d’un bandage qui aurait laissé des irrégularités morphologiques.
Le drainage lymphatique manuel est réalisé simultanément quand l’importance du lymphœdème déplacé par la pressothérapie risque de s’accumuler à sa racine ou bloquer le drainage. Il peut précéder la pressothérapie : le drainage lymphatique manuel enclenche le drainage ; la pressothérapie en prolonge l’action.
Dans d’autres cas, la pressothérapie vient en aide au drainage lymphatique manuel , là où il y a une zone de blocage, de résistance. Enfin, lorsque l’orthèse de maintien (manchon ou bas) a provoqué une accumulation au-delà de sa limite proximale, le drainage lymphatique manuel est encore pratiqué avant la pressothérapie.
Utilisation à long terme de la pressothérapie
L’utilisation de la pressothérapie sur du long-terme est, comme le port quotidien de l’orthèse, une nécessité dans les formes chroniques de lymphœdème. Elle n’engendre aucune presso-dépendance ou presso-addiction : comme pour tous les autres moyens à disposition la pressothrapie gomme une conséquence de la pathologie lymphatique mais la cause du lymphœdème persiste !
Enfin, elle est absente de tout effet indésirable à type d’encombrement de sa racine ou de reflux vers les organes génitaux externes.
Contre-indications de la pressothérapie
Les contre-indications sont formelles en présence d’une thrombose veineuse profonde aiguë suspectée ou avérée, un érysipèle, une lymphangite, d’une urticaire déclenchée par la pression, une décompensation systémique (cardiaque, pulmonaire, hépatique, rénale). Elles sont relatives en présence d’une ischémie sévère, d’un urticaire de contact au caoutchouc. Il y a encore des non-indications : hypertrophies graisseuses, prévention primaire d’un lymphœdème.
La consultation
En libéral, la durée des séances de soins individuels est de l’ordre de 30 minutes. Les résultats de cette prise en charge en libéral a fait la preuve de son efficacité dans le cadre des lymphœdèmes secondaires après cancer du sein par une étude prospective ambulatoire multipraticien.
La prise en charge individuelle d’un patient lymphœdémateux doit s’intégrer dans cette période de temps.
Il s’agit pour le praticien d’y réaliser l’ensemble des techniques manuelles. La pertinence du choix de ces techniques découle du bilan kinésithérapique.
L’appréciation de la consistance du lymphœdème guide le choix des techniques (Drainage Lymphatique Manuel, Compression, Pressothérapie).
La rééducation d’une autre pathologie associée devrait pouvoir être simultanément prise en charge par addition lors de séances supplémentaires (raideur de l’épaule, douleurs, raideur de la cheville, troubles de la sensibilité, etc.).